VOLUMEN
RESIDUAL
Funcionalmente podemos dividir los volúmenes
pulmonares en:
• Dinámicos, que son aquellos que se movilizan con la respiración y
los podemos medir mediante espirometría.
• Estáticos, que son aquellos que no se movilizan con la respiración
y por tanto no medibles por espirometría, pero sí por pletismografía o por el
método de dilución de gases.
El volumen residual es uno de los volúmenes pulmonares
estáticos y se define como ‘’volumen de aire que queda en los pulmones y las
vías respiratorias tras una maniobra de espiración máxima’’. El valor del
volumen residual es aproximadamente de unos 1200 ml, siendo, según el
porcentaje del valor de referencia, sus valores normales 65-120% [% Valor
referencia = (Valor observado/Valor referencia) x 100]. Este volumen no puede
ser exhalado.
FORMAS
QUIMICAS EN EL SE TRANSPORTA EL CO2
TRANSPORTE
DE CO2
El
CO2 se produce a nivel las mitocondrias, como producto final del metabolismo
celular. Desde las mitocondrias atraviesa el citoplasma, pasa a la sangre en
los capilares tisulares y es llevado por la sangre al alvéolo, desde donde se
elimina a la atmósfera gracias a la ventilación alveolar.
El
CO2 es transportado en la sangre, tanto en combinaciones químicas como en
solución física. Debido a que tiene la propiedad de hidratarse, formando ácido
carbónico en una reacción reversible, el transporte de CO2 y su eliminación son
parte fundamental del equilibrio ácido-base. La cantidad total de CO2 en la
sangre arterial es de aproximadamente 48 volúmenes en 100ml de sangre.

TRANSPORTE
EN EL PLASMA:
Se
realiza en tres formas:
1.-
Parte se mantiene disuelta físicamente en el plasma, dependiendo de la presión
parcial de CO2 y de su coeficiente de solubilidad.
2.-
Otra parte forma compuestos carbonímicos con las proteínas plasmáticas en una
reacción rápida que no requiere de catalizador:
R-NH2
+ CO2 R-NHCOO- + H+
3.-
Una pequeña cantidad reacciona con el agua para formar ácido carbónico e
implicarse en el equilibrio ácido-base:
CO2
+ H2O H2CO3 H+ + HCO3-


TRANSPORTE
POR EL GLÓBULO ROJO
La
mayor parte del CO2 que difunde desde los tejidos hacia los capilares entra al
glóbulo rojo, donde se transporta en las siguientes formas:
1.-Una
pequeña fracción permanece disuelta en el líquido dentro del glóbulo.
2.-Parte
del CO2 se combina con los grupos amino de la hemoglobina para formar
compuestos carbamínicos.
3.-La
mayor parte del CO2 que penetra al glóbulo rojo a nivel tisular se hidrata como
en el plasma, pero a mayor velocidad, ya que en el eritrocito existe una alta
concentración de la enzima anhidrasa carbónica que cataliza la reacción. El
bicarbonato que se forma se disocia en H+y HCO3. Los iones H+son captados por
la hemoglobina y los aniones HCO3 salen del glóbulo rojo hacia el plasma, donde
la concentración de este ión es menor, intercambiándose por el anión cloro
(efecto Hamburger).
Al
entregar O2 la Hb oxigenada se transforma en Hb reducida, que por ser un ácido
débil tiene poder tamponador de H+. Con ello aumenta la capacidad de transporte
de CO2 (efecto Haldane). De este modo, la entrega de O2 y la captación de CO2
que tienen lugar en los capilares sistémicos son dos procesos que se favorecen
mutuamente: un aumento de la presión de CO2 en la sangre capilar, con la
consiguiente disminución del pH, que facilita la entrega de O2 (efecto Bohr), a
la par que el aumento de Hb reducida facilita la captación de CO2 (efecto
Haldane).
En
los pulmones, la PCO2 alveolar (40 mmHg) es menor que la PCO2 de la sangre
venosa (46 mmHg) y las reacciones antes descritas se desplazan hacia la
izquierda debido a que parte del CO2 difunde desde la sangre al alvéolo. Al
mismo tiempo, la Hb reducida se oxigena, transformándose en un ácido más
fuerte, lo que significa liberar CO2 del glóbulo rojo. Simultáneamente, el
bicarbonato del plasma entra al eritrocito donde forma H2CO3, que se disocia en
CO2 y H2O en presencia de la enzima anhidrasa carbónica. El CO2 formado difunde
a través de la membrana del eritrocito al plasma, atraviesa la membrana
alvéolo-capilar y es eliminado con la ventilación.
Aunque
el CO2 es un residuo el metabolismo que el organismo debe eliminar, en su
camino hacia la atmósfera es un determinante crucial del control de la ventilación
y del equilibrio ácido-base.
Al
realizar una espirometría en un espirómetro tradicional, como el que mostramos
en la imagen anterior, se obtiene un gráfico en el que se representa en el eje
de las X el tiempo y en el de las Y el volumen de aire.El trazado de la curva
espirométrica inscribe hacia arriba la representación del aire inspirado y
hacia abajo la del aire espirado y en él se aprecian los diferentes volúmenes y
capacidades pulmonares. Cuando el paciente ventila a través del equipo, con una
ventilación normal, entra o sale de sus pulmones una cantidad de aire que se
denomina Volumen corriente y tiene un valor promedio normal de 500. Si se pide
al paciente hacer una inspiración máxima, la cantidad extra de aire que entra
en sus pulmones por encima de la inspiración normal, se nombra Volumen de
reserva inspiratoria y tiene un valor normal promedio de 3 mil. Si se le pide
al paciente hacer una espiración máxima, el volumen de aire que es capaz de
desplazar de sus pulmones por encima de la espiración normal se denomina
Volumen de reserva espiratoria y tiene un valor normal de mil cien. Aun
haciendo un esfuerzo espiratorio máximo los pulmones no se vacían
completamente. El volumen de aire que queda en los pulmones en esas condiciones
se denomina Volumen residual, y como se habrán dado cuenta no se puede medir
con el espirómetro tradicional; su valor se calcula con técnicas morfométricas
o radiológicas y es en promedio de mil doscientos
tamponador
de H+. Con ello aumenta la capacidad de transporte de CO2 (efecto Haldane). De
este modo, la entrega de O2 y la captación de CO2 que tienen lugar en los
capilares sistémicos son dos procesos que se favorecen mutuamente: un aumento
de la presión de CO2 en la sangre capilar, con la consiguiente disminución del
pH, que facilita la entrega de O2 (efecto Bohr), a la par que el aumento de Hb
reducida facilita la captación de CO2 (efecto Haldane).
En
los pulmones, la PCO2 alveolar (40 mmHg) es menor que la PCO2 de la sangre
venosa (46 mmHg) y las reacciones antes descritas se desplazan hacia la
izquierda debido a que parte del CO2 difunde desde la sangre al alvéolo. Al
mismo tiempo, la Hb reducida se oxigena, transformándose en un ácido más
fuerte, lo que significa liberar CO2 del glóbulo rojo. Simultáneamente, el bicarbonato
del plasma entra al eritrocito donde forma H2CO3, que se disocia en CO2 y H2O
en presencia de la enzima.

UNIDAD
FUNCIONAL RESPIRATORIA


Los
alvéolos son considerados la Unidad Funcional del Pulmón, y son sacos
terminales del aparato respiratorio en el que se realiza el intercambio de
gases entre la sangre y el aire respirado.
Cada
alveolo está envuelto por una tupida red de capilares interconectados entre sí.
El revestimiento interno de los alveolos está compuesto por neumocitos tipo I,
aplanados, a través de los que se produce el intercambio de gases, y neumocitos
tipo II, redondeados, que fabrican el surfactante pulmonar (sustancia que
disminuye la tensión superficial de la interfaz aire-líquido facilitando la
expansión alveolar). Las paredes de separación entre alveolos presentan
intercomunicaciones (poros de Kohn), abundantes fibras elásticas (responsables
de la contracción pulmonar durante la espiración) y macrófagos encargados de la
primera barrera de defensa inmune.
Cuando
los alvéolos se llenan con el aire inhalado, el oxígeno se difunde hacia la
sangre de los capilares, que es bombeada por el corazón hasta los tejidos del
cuerpo. El dióxido de carbono se difunde desde la sangre a los pulmones, desde
donde es exhalado.
Inspiración
o Inhalación
Cuando
el diafragma se contrae y se mueve hacia abajo, los músculos pectorales menores
y los intercostales presionan las costillas hacia fuera. La cavidad torácica se
expande y el aire entra con rapidez en los pulmones a través de la tráquea para
llenar el vacío resultante.

Espiración
o Exhalación
Cuando
el diafragma se relaja, adopta su posición normal, curvado hacia arriba;
entonces los pulmones se contraen y el aire se expele.
Proceso
de la Inhalación y la Exhalación: los dos movimientos respiratorios del
organismo.
El
primer paso en el proceso respiratorio consiste en la inhalación, es decir,
introducir el aire al cuerpo a través de la nariz, entrando en la faringe,
siguiendo la epiglotis (ésta cubre a la tráquea mientras comes para evitar que
los alimentos entren a las vías respiratorias), pasando después a la laringe,
el aire viaja entonces por la tráquea, que es la vía que lo conduce a los
pulmones.
El
intercambio de Oxígeno y dióxido de Carbono entre la sangra y el aire, se lleva
a cabo en los Alvéolos.
Al
llegar a los pulmones, la tráquea se divide en 2 tubos más angostos llamados
bronquios, cada uno de ellos se divide a su vez en numerosas ramificaciones en
los que al final se encuentran miles de sacos de pared delgada llamados alveolos,
los cuales son considerados como la Unidad Funcional del Pulmón, porque es en
estos sacos donde el oxígeno y el dióxido de carbono se intercambian por
difusión entre el aire y la sangre, este es el proceso de la respiración
externa.
De
esta manera, cuando el aire llega a los alvéolos, parte del oxígeno del aire se
difunde en los vasos sanguíneos que los rodean atravesando las finísimas
paredes y pasa a los glóbulos rojos de la sangre.
Y
el dióxido de carbono que traía la sangre pasa al aire, así la sangre venenosa
se convierte en sangre arterial esta operación se denomina hematosis.


MEMBRANA
RESPIRATORIA
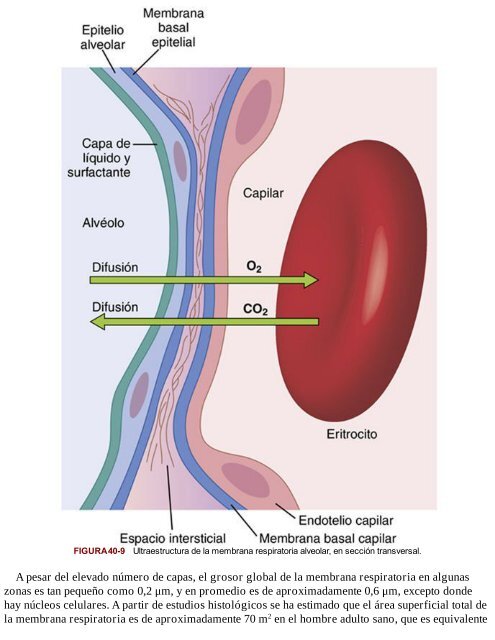

Es el conjunto de
estructuras que deben cruzar los gases entre el alveolo y el capilar pulmonar.
Está compuesta por 6 ítems que son los siguientes yendo desde el alveolo hacia
el capilar:
1. Una monocapa de
líquido que cubre la superficie interior del alveolo y que contiene el surfactante
(dipalmitoillecitina).
2. El epitelio alveolar,
formada por neumocitos tipo 1 y neumocitos tipo 2
Este último sintetiza el
surfactante.
3. La membrana basal
alveolar.
4. El espacio
intersticial entre alveolo y capilar pulmonar.
Contiene una delgada capa
de líquido. Drena vía capilares linfáticos – conducto torácico – vena cava
superior – aurícula derecha.
5. membrana basal capilar.
6. endotelio capilar.
A pesar de ser 6 capas,
la membrana respiratoria tiene un espesor muy delgado, solo de 0.5 micras, en
cambio si tomamos en cuenta la superficie total de los 300 millones de
alveolos, su área es muy amplia de 70 a 100 metros cuadrados.
DIFUSIÓN
DE GASES A TRAVÉS DE LA MEMBRANA
La pO2 del alveolo es de
104 mmHg, mientras que la pO2 de la sangre capilar que se pone en contacto con
los alveolos que regresa de los tejidos periféricos, es solo de 40mmHg, por
tanto el O2 se desplaza de alveolo hacia el capilar con un gradiente de presión
de 64mmHg.
En cambio el CO2 en la
sangre capilar pulmonar tiene una pCO2 de 45mmHg, producto del metabolismo
celular periférico y en el aire alveolar es solo de 40mmHg, por tanto el CO2
sale desde el capilar hacia el alveolo con una diferencia de presión de 5mmHg;
debemos recordar que la capacidad de difusión de CO2 es 20 veces mayor que el
O2.
Este proceso se llama
hematosis, se realiza en un tiempo muy corto, menos de 1 segundo, pero basta
para que la Hb de los glóbulos rojos se sature al 100%, que es el valor con que
la sangre se dirige por las 4 venas pulmonares a la aurícula izquierda.


REGULACION
DE LA RESPIRACION
La respiración es un
proceso automático y rítmico mantenido constantemente que puede modificarse
bajo el influjo de la voluntad, pudiendo cambiar tanto la profundidad de la
respiración como la frecuencia de la misma. La respiración no siempre es un
proceso absolutamente regular y rítmico, ya que ha de ir adaptándose
constantemente a las necesidades del organismo, para aportar el oxígeno
necesario al metabolismo celular y eliminar el anhídrido carbónico producido
durante el mismo.
La respiración rítmica
basal, o eupnea, está regulada por los centros respiratorios nerviosos situados
en el encéfalo que recogen información proveniente del aparato respiratorio y
de otras partes del organismo, para dar lugar a una respuesta a través de los
órganos efectores o musculatura respiratoria que determinará la profundidad de
la respiración, o volumen corriente, y la frecuencia. La corteza cerebral
también participa cuando se interviene de forma voluntaria en el proceso
respiratorio.
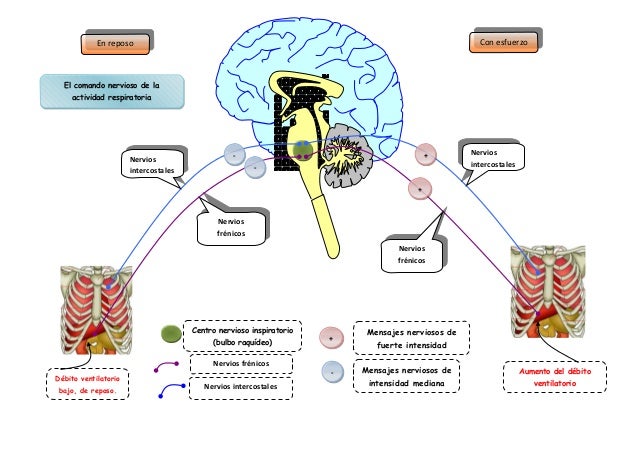

REGULACIÓN DE LA
ACTIVIDAD DEL CENTRO RESPIRATORIO
A nivel central, la
respiración está controlada por diversas zonas del tronco del encéfalo que se
conocen con el nombre de centros respiratorios y que son:
·
Centros bulbares.
·
Centro apnéustico.
·
Centro neumotáxico.
·
Centros superiores.
Los centros bulbares
inspiratorios
Se localizan en la región
ventrolateral y constituyen el grupo respiratorio dorsal (GRD). Los centros
bulbares espiratorios se denominan grupo respiratorio ventral (GRV). Ambos
centros son pares y de localización bilateral, con comunicaciones cruzadas lo
que les permite actuar sincrónicamente para obtener movimientos respiratorios
simétricos, es decir, si uno se activa el otro se inhibe, y viceversa,
coordinando el proceso respiratorio.
El centro apnéustico
Se sitúa en la región
inferior de la protuberancia, estimula el grupo respiratorio dorsal o centro
inspiratorio bulbar, e induce una inspiración prolongada o apneusis. En
condiciones de respiración normal, este centro se encuentra inhibido por el
centro neumotáxico situado en la región superior de la protuberancia, que es
estimulado por el grupo respiratorio dorsal o centro inspiratorio bulbar.
La corteza cerebral
Modifica la actividad de
los centros bulbares y constituye la actividad voluntaria de la respiración,
induciendo la hiperventilación o la hipoventilación. La corteza también
coordina la actividad contráctil alternada de los músculos inspiratorios y
espiratorios para que actúen coordinadamente. El sistema límbico y el
hipotálamo influyen sobre el tipo de respiración que se presenta en situaciones
de ira o miedo.
Modelo de regulación
La génesis del ritmo básico
de la respiración se basa en la actividad alternada de los centros bulbares
inspiratorios y espiratorios, que constituyen el generador central del ritmo
respiratorio.
En condiciones de
respiración basal o de reposo, la actividad inspiratoria se genera
automáticamente, produciendo la contracción del diafragma. Después esta
actividad se detiene, lo que ocasionará la relajación del diafragma, tras los
cuales volverán a descargar de nuevo. En esta situación, la actividad
espiratoria está inhibida. Durante el ejercicio o ante necesidades que
requieran mayor intensidad y frecuencia ventilatoria, se incrementará la
actividad de las neuronas inspiratorias, provocando la contracción de los
músculos inspiratorios accesorios, pero también activando a las neuronas
espiratorias, que inducirá la contracción de la musculatura espiratoria
accesoria.
VITALOMETRIA


Sirve
para medir volúmenes y capacidades tales como:
·
Volúmenes de ventilación pulmonar
·
Volúmenes de reserva inspiratoria
entre
ellos tenemos el:
ESPIROMETRO
La
espirometría consta de una serie de pruebas respiratorias sencillas, bajo
circunstancias controladas, que miden la magnitud absoluta de las capacidades
pulmonares y los volúmenes pulmonares y la rapidez con que éstos pueden ser
movilizados (flujos aéreos). Los resultados se representan en forma numérica
fundamentados en cálculos sencillos y en forma de impresión gráfica. Existen
dos tipos fundamentales de espirometría: simple y forzada.
La
gráfica que imprime el espirómetro representa en el eje vertical (las
ordenadas) el volumen del flujo de aire (L/s) en función del tiempo, en el eje
horizontal (las abscisas).
Información sacada de:click aquí
Información sacada de:click aquí
Información sacada de:click aquí
Información sacada de:click aquí
